Tvang mot barn – bedre løsninger

Bruk av tvang mot barn for å gjennomføre undersøkelser og medisinske prosedyrer er et omstridt, men likevel lite omtalt tema. Barn på sykehus har tragisk nok ingen lover som beskytter dem mot tvangsbruk. Derfor er det svært viktig at foreldre er klar over sine brukerrettigheter og foreldrerettigheter, slik at de våger å sette foten ned, eller ta til orde for barnets behov for tilrettelegging ved gjennomføring av undersøkelser og medisinske prosedyrer.
I Pasient- og brukerrettighetslovens § 3-1 står det at «Det skal legges vekt på hva barnet mener, i samsvar med barnets alder og modenhet.»
I Pasient- og brukerrettighetslovens § 4-1 står det at «Helsehjelp kan bare gis med pasientens samtykke, med mindre det foreligger lovhjemmel eller annet gyldig rettsgrunnlag for å gi helsehjelp uten samtykke. For at samtykket skal være gyldig, må pasienten ha fått nødvendig informasjon om sin helsetilstand og innholdet i helsehjelpen.»
I Pasient- og brukerrettighetslovens § 4-4 står det at «Foreldrene eller andre som har foreldreansvaret har rett til å samtykke til helsehjelp for pasienter under 16 år.»
De færreste foreldre informeres om disse paragrafene og dette lovverket når de entrer sykehusene desperate etter hjelp til sine kjæreste små barn. En ting er sikkert, dersom alle foreldre til barn på sykehus hadde blitt informert om at «selv om barnet ikke vil og kommer til å protestere og gråte, så planlegger de ved bruk av tvang å gjennomføre prosedyrer som oppleves skummelt og vondt for barnet, til tross for at det finnes andre mulige løsninger for å gjennomføre», etterfulgt av spørsmålet: «Samtykker dere foreldre til dette?» – da hadde langt flere foreldre blitt oppmerksomme på sine rettigheter og sagt nei. Derfor er det så viktig å kjenne barnets rettigheter, og sine rettigheter som foreldre, for å kunne ta informerte og gode valg på vegne av barn på sykehus.
Bruk av tvang mot barn må være siste utvei og kun akseptabelt i akutte, livstruende situasjoner, der det er fare for liv og helse.
Dere kan lese om vendepunktet i forbindelse med bruk av tvang overfor barn for vår styreleder Bettina Lindgren i Bioingeniøren.
Her kan dere lese saken om gutten til Gyri, styremedlem i Løvemammaene Nord, som ble utsatt for tvang på sykehus, der mor klagde til Statsforvalteren og fikk medhold i at sykehuset brøt forsvarlighetskravet. Denne saken er viktig fordi den skaper presedens, da det ikke finnes noen norske lover som beskytter barn mot tvang i helsesektoren.
Og her kan dere lese en flott artikkel i Bioingeniøren om hvordan man kan gjennomføre blodprøver uten tvang.
Noen generelle råd til deg som forelder
NB! Rådene er ikke ment for akutte og livstruende situasjoner.
Foreldre bør
- snakke med helsepersonell om bekymringer i forkant og ta opp behov for tilrettelegging og evt. behov for medisiner.
- stille krav og fortelle hva som ikke godtas – være barnets talsperson.
- forberede, forberede, forberede!
- be om samkjøring dersom barnet har flere avtaler som innebærer stress, uro og angst for barnet.
- aldri love noe man ikke kan holde overfor barnet!
Ikke si “det gjør ikke vondt” når sannsynligheten for at det vil gjøre vondt er til stede. Dette vil bare resultere i at barnet ikke kan stole på deg neste gang du sier det. Vær ærlig. - stole på magefølelsen sin.
- våge å si nei når det føles feil.
- ikke godta noe du ikke ville godtatt for deg selv.
- snakke positivt om helsepersonell til barnet. Unngå uttrykk som “den dumme legen” eller “den slemme sykepleieren”.
- dersom innlagt: Ikke la barnet vekkes av blodprøver og lignende.
- be sykehuset om å få snakke med CL-team dersom barnet viser tegn til angst og traumer i forbindelse med sykehusbesøk og prosedyrer.
Forberedelser
Barn har ulike utgangspunkt for hvor godt det lar seg forberede før undersøkelser og prosedyrer på sykehus. Alder, allmenntilstand, kommunikasjonsmuligheter og kognitiv funksjon spiller en vesentlig rolle. Forberedelser må derfor tilpasses individuelt, men kan f.eks. innebære følgende:
- Se på situasjonsbilder.
- Bruke ASK, eller lignende symbolkort/bildekort. (Lenger ned i dette skrivet kan dere laste ned en liten symbolpakke vi har laget).
- Se video på sykehusets nettside eller på YouTube. På YouTube kan man f.eks. se video og høre lyden av både CT- og MR-maskiner, noe det kan være greit å være forberedt på om man er liten, men likevel stor nok til å ta slike undersøkelser uten narkose.
- Snakke om hva som skal skje, hva som er skummelt og hvilke ønsker barnet har.
- Tematisk lek med sykehusutstyr.
- En del sykehus har fått maskoter det kan være fint å lese om, f.eks. finnes det mange ulike minihistorier om sykehusmusa Rasmus på OUS sin nettside.
- Bøker som kan være aktuelle: “Karsten må på sykehus”, “Alfred bamse på sykehus”, “Lillesøster på legevakten”, “Thomas går til doktoren”, “Jo og Jenny på sykehuset”, “Supert sykehus”, “Se og lær sykehuset” og “Ella på sykehuset”.
- Spille Hei-spillet som åpner for å snakke om vanskelige situasjoner og følelser på en barnevennlig måte.
- Babyer er det veldig vanskelig å forberede og forklare til. Her bør bedøvelsesplaster/krem, sukkervann, smokk og nærhet til en av foreldrene under prosedyren tilstrebes så langt det lar seg gjøre.


Last ned symbolpakke her:
Merk! Dette er ikke en uttømmende og fullstendig pakke med symboler, men en liten samling som vi har laget selv i håp om at det kan være til hjelp eller inspirasjon. Prøv å lage selv eller ta kontakt med oss om dere savner noen symboler, så skal vi prøve å være behjelpelige.
God tid
Å ta seg god tid er kjempeviktig!
Helsepersonell bør ta seg tid til å snakke om hva som skal skje, gjerne vise hvordan ting gjøres på et kosedyr eller på foreldre hvis mulig. De bør også ta seg tid til å spørre barnet om det forstår hvorfor og hvordan, om barnet har noen spørsmål, og fortelle om premie som venter etterpå. Det kan være en idé å gjøre avtaler med barnet før prosedyren dersom det er mulig. Avtalen kan innebære et morsomt kodeord, la barnet lage regler for gjennomføring eller at noen må danse “macarena” mens det hele foregår. Mulighetene for god gjennomføring er mange – det er bare å bruke fantasien og forsøke å tilpasse etter type prosedyre, barnets fungering og alder etter beste evne.
La barn ha kontroll over egen kropp og situasjon
Det er jo bare å tenke seg hvordan det oppleves at fremmede mennesker holder en fast, drar fram apparater man aldri har sett før, kanskje stikker en nål gjennom huden eller prøver å dytte en sonde gjennom nesa og videre ned gjennom svelget mens man brekker seg, samtidig som man febrilsk gjør motstand til ingen nytte. Man mister fullstendig kontroll over kroppen sin og situasjonen man befinner seg i. Å ha fokus på dette når barn skal gjennom undersøkelser som kan virke skumle eller prosedyrer som kan være smertefulle, er alfa omega for å klare å gjennomføre på best mulig måte.
Barn som opplever respekt for kroppen sin og kan stole på at de blir hørt når de sier “nei” eller “stopp”, vil føle at de har kontroll over både kropp og situasjon til tross for at prosedyren er en utfordring. Det vil også skape tillit til helsepersonell og gi barnet mestringsfølelse når prosedyrer kan gjennomføres uten holding og intens frykt. Dette kan løses ved å benytte punktene ovenfor, forberedelser og god tid, samt ved å ta i bruk stopp-skilt. Det kan f.eks. være et rødt skilt, rød lysbryter eller et kort fra ASK-symboler for non-verbale barn, som brukes av barna når de ønsker å stoppe prosedyren.
Obs!
Helsepersonell må også ha et særlig fokus på de barna som ikke har et verbalt språk eller kan uttrykke seg adekvat, og som ikke kan bevege seg/gjøre motstand. Her bør barneavdelinger og bioingeniører/lab. ha gode rutiner for forberedelser, gjerne bruke symbolkort, og ha en tett dialog med foreldrene.
Bare fordi de ikke kan stritte imot eller si “stopp”, betyr ikke det at det bare er å forsyne seg. Det barnet kan være like redd som det barnet som skriker så høyt at det høres på hele avdelingen.
Lystgass
Flere barneavdelinger har begynt å ta i bruk lystgass til barn. Det er ingen alvorlige bivirkninger ved bruk av lystgass og det kan bidra til å redusere både angst, redsel, smerter og traumer i forbindelse med kortvarige medisinske undersøkelser og prosedyrer.
Tallgrunnlag fra Sykehuset i Østfold viser 92 % gjennomføringsevne av prosedyrer ved bruk av lystgass. Dette er fantastiske resultater som underbygger hvilket fantastisk hjelpemiddel lystgass er – også for barn og unge.
Etterspør lystgass på ditt barns sykehus. Dersom barnet ditt har store vansker med gjennomføring av prosedyrer og mye traumer i den forbindelse, kan dere forsøke å be om å bli henvist til sykehus i nærheten som tilbyr lystgass.
Les om Lystgassentusiastene i dette innlegget fra OUS.
I denne artikkelen fra Sykepleien kan dere lese om en gutt som får lystgass under en spinalpunksjon.
Her kan dere lese om lystgassbruk på Hammerfest sykehus.
– Det er ubegripelig at ikke lystgass er innført på alle barneavdelinger, sier barnelege Jörgen Landehag.Tidsskriftet for den norske legeforening har også omtalt bruken av lystgass til barn, som dere kan lese her.
Bedøvende plaster og preparater
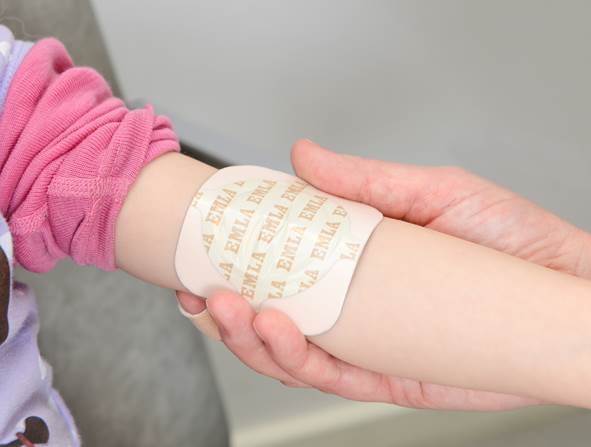
Emla-plaster: Et bedøvelsesplaster man kan feste på huden i god tid før prosedyrer som innebærer stikk. Plasteret bør tas på 1 time før blodprøvetaking, og tas av 10-15 min. før blodprøvetaking. Det kan være vanskelig å se/finne blodårene hvis det tas av like før. Emla finnes også i form av krem på tube som kan ta på og feste et tett plaster over.
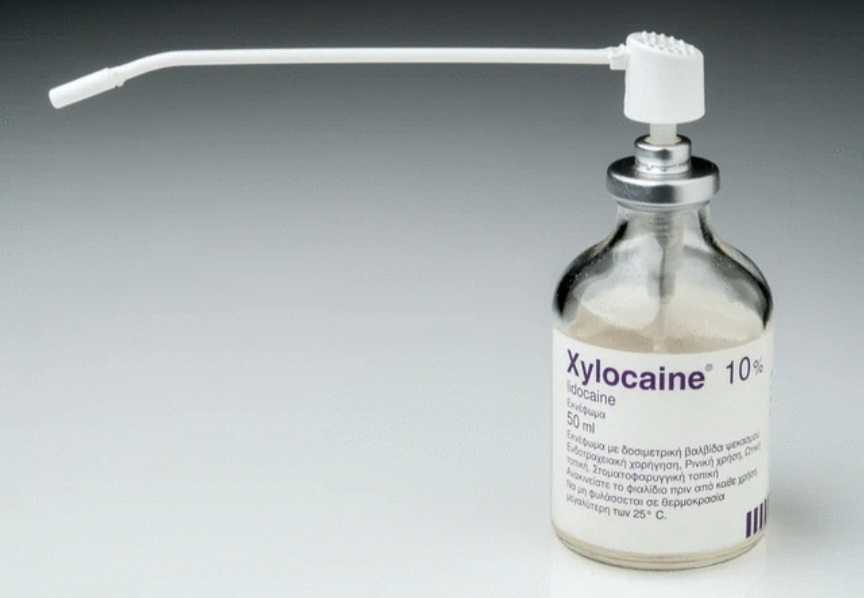
Bananspray (Xylocain spray): En lett bedøvelsesspray som lukter godt, litt som banan, men som nok ikke har like god effekt som Emla-plaster.
Xylocain (gel): Lokalbedøvende gel som f.eks. kan brukes ved bytte av knapp i magen eller ved bytte av trakeostomi. Kan også brukes ved innføring av kateter i urinrøret eller i endetarmen (f.eks. barn som tømmes med klyster o.l.), samt ved overflatiske, smertefulle hudskader og rifter i endetarmen. Man må ha resept på dette.
Sykehusklovnene

Sykehusklovnene treffer barn og unge som er innlagt på sykehus. Deres fokus er å se det friske i barnet, og møter barnet på dets nivå. Sykehusklovnene kan bidra under medisinske behandlinger, og det er bevist at klovnenes tilstedeværelse reduserer behovet for beroligende midler og uønsket bruk av tvang.
Noen klovner har også spesialtrening i å være med under mer avanserte prosedyrer, som f.eks. narkose, samt innenfor barnepalliasjonsfeltet.
Forskning viser at latter og glede reduserer smerte, styrker immunforsvaret og gir mindre stress, noe Sykehusklovnene jobber daglig opp mot de ca. 30 000 små pasientene de møter hvert år.
Dersom du har et barn som sliter og er redd på sykehus, kan du kontakte Sykehusklovnene og spørre om bistand. Koordinatorene på barneavdelingene på sykehuset skal også kunne bistå i formidling av redsel og behov for klovner, og samkjøre med klovnene dersom det tar seg gjøre. Sykehusklovnene finner du på disse sykehusene.
Beroligende medisiner
Det har i mange år vært vanlig å bruke beroligende medisiner som Dexdor, Midazolam/Dormicum og lignende til barn. Beroligende medisiner gir en mild sedasjon (“rus”), når barnet ikke behøver narkose. En del barneavdelinger er tilbakeholdne når det gjelder bruk av beroligende midler, både fordi det kan gi bivirkninger og fordi det er ønskelig med minimalt med medisiner, og hos noen er det fortsatt for lite fokus på å unngå tvangsbruk mot barn. Noen ganger vil det likevel være helt nødvendig for at barn skal klare å gjennomføre prosedyrer uten traumer, men det er viktig å merke seg at dette ikke er smertestillende – det må ev. komme i tillegg. Spesielt hos barn med langvarig behov for oppfølging og behandling på sykehus, der mindre invasive løsninger som er nevnt i dette innlegget ikke fungerer og der lystgass ikke er tilgjengelig, er beroligende medisiner noe å vurdere nettopp for å forebygge traumer og psykiske vansker i framtiden.
Narkose
Noen barn vil pga. sin sykdom/diagnose slite betydelig med å gjennomføre visse prosedyrer, og det er også en hel del undersøkelser som ikke er mulig eller forsvarlig for barn å gjennomføre i våken tilstand, som igjen vil utløse behov for narkose.
Narkose kan gis på to måter: Infusjon via veneflon, eller “gass” på maske som barnet puster inn til det sovner. Infusjon via veneflon er den vanligste måten å gi barn narkose på, men det krever at barnet stikkes i våken tilstand før narkosen gis. Dette kan være vanskelig å få til om barn er veldig redd for stikking eller har traumer, og da kan gass på maske for noen være mer skånsomt. Da kan veneflonen settes så fort barnet sovner av gassen, uten at barnet trenger å være redd eller merker stikket. Be om å få snakke med anestesi, om du tror dette kan være en løsning for ditt barn.
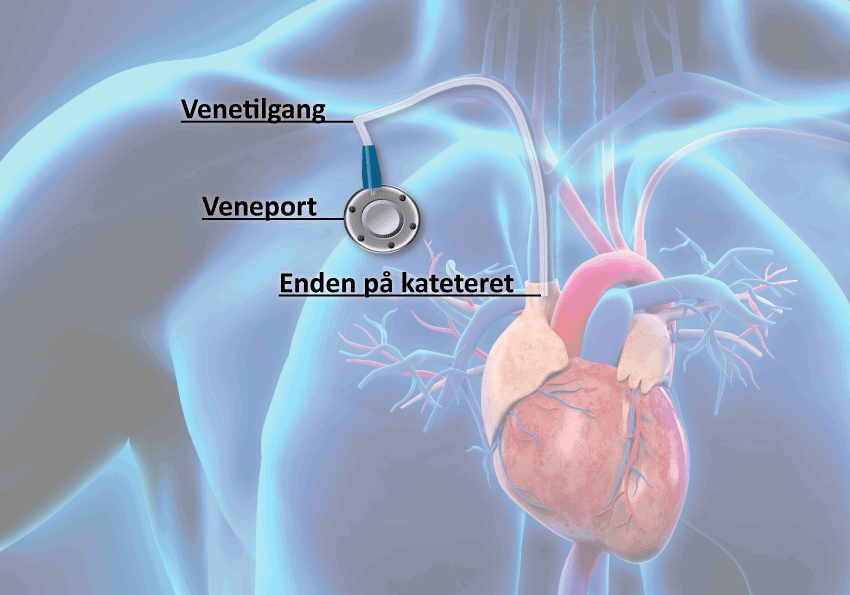
VAP
Kan være aktuelt for barn og unge som må ta jevnlige blodprøver/få jevnlige infusjoner og/eller er vanskelige å stikke. VAP er forkortelse for Venous Access Port. Dette er et lite kammer som legges under huden. Kammeret har tilgang til en blodåre gjennom en tynn slange (kateter). VAP’en kan brukes til å ta blodprøver, gi cellegift og andre medikamenter/væsker. En kan også gi blod og intravenøs ernæring. VAP’en tåler opptil 2000 stikk og kan ligge i kroppen i flere år.
Premier

Barn skal alltid få premie uavhengig av alder og funksjon!
Vi opplever og hører dessverre stadig om helsepersonell som ikke gir premier til de aller minste barna, store barn, og barn som har betydelige kognitive og kommunikative utfordringer, som f.eks. ikke kan se eller bevege seg, eller som helsepersonell av ulike grunner antar at ikke har glede av premier. Dette bør foreldre gi beskjed om dersom de utsettes for, slik at praksisen ikke blir normen.
Barn skal alltid tilbys premie!
Stiftelsen Sykehusbarn sørger for at landets sykehus og barneavdelinger har premier til alle barn. I tillegg arrangerer de ansiktsmaling, deler ut julegaver og påskeegg mv. for å gjøre oppholdet til barn på sykehus litt bedre.
Perler for Helter

Perler for Helter er et perleprogram for barn opptil 15 år som er kronisk eller langvarig syke. Perleprogrammet skal hjelpe syke barn til både å se selv og vise verden hvor modige de er. Perlene synliggjør usynlige sykdommer, gir barna eierskap og mer kontroll over sin egen helse. En belønning for alle prøvelser. Hver perle betyr noe. Noe de kan være stolte av. En slags terapi. De ekstra fine og spesielle perlene – modighetsperlene – er et symbol på det som var skikkelig, skikkelig vanskelig, men som de mestret likevel.
Obs! Det kan være en god del ventetid, fordi det drives helt og holdent på frivillig basis av én person.
Klage på unødvendig/uforholdsmessig bruk av tvang
Igjen, rådene er ikke ment for akutte og livstruende situasjoner.
Alle foreldre som opplever at barna sine utsettes for unødvendig bruk av tvang, eller uforholdsmessig bruk av tvang i helsevesenet, bør klage!
Med unødvendig tvangsbruk menes f.eks. bruk av tvang uten å ha forsøkt andre løsninger først, eller at man gjennomfører prosedyrer som kunne ventet til senere, en annen dag eller som kunne vært samkjørt med andre undersøkelser, med tvang. All tvangsbruk som kunne vært avverget ved å gjøre det på en annen måte, bruke en annen tilnærming eller som kunne vært avhjulpet med medisiner, bør dere som foreldre vurdere om var nødvendig. Det samme gjelder tvangsbruk som dere som foreldre ikke fikk anledning til å ta et tydelig og informert valg om å samtykke til.
Med uforholdsmessig tvangsbruk menes bruk av makt på en slik måte at barnet utsettes for det som bare kan defineres som et overgrep, f.eks. ved at det brukes mange voksne personer for å holde fast barnet og gjennomføre prosedyren(e), eller at barnet får smerter, blåmerker eller lignende pga. tvangsbruken.
En klage rettes til avdelingen/sykehuset der hendelsen fant sted. Les mer om hvordan å klage til sykehus her.
Dere kan klage videre til Statsforvalteren om dere ikke får medhold i klagen fra sykehuset.
- Publisert:
- Løvemammaene
- Publisert:
- Løvemammaene